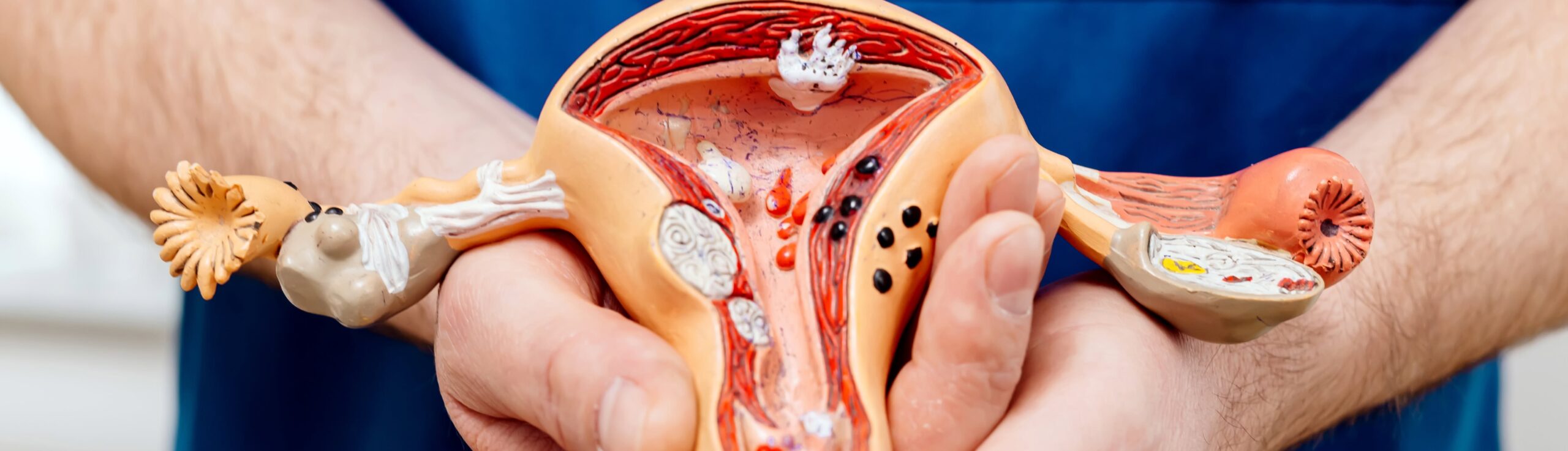
Le déroulement d’une embolisation utérine suit un protocole précis, généralement réalisé avec une courte hospitalisation.
1. Consultations et bilans préalables
Avant l’intervention, une consultation avec un radiologue interventionnel est obligatoire. Elle permet de valider l’indication et d’informer les patientes, ce qui est primordial dans le parcours de soin des patientes.
Une consultation d’anesthésie est également nécessaire. Elle permet d’informer les patientes sur le syndrome douloureux post-embolisation et de choisir la technique anesthésique la plus adaptée à votre profil (sédation, anesthésie générale, rachianesthésie).
Un bilan d’imagerie comprenant une IRM et éventuellement un scanner permettent d’évaluer la taille, le nombre, la position et le caractère bénin des fibromes.
Une prise de sang est systématiquement réalisée pour rechercher une anémie par carence en fer. En cas de projet de grossesse, l’AMH (Hormone anti-Müllerienne), marqueur de la réserve ovarienne est également dosée.
Pour la partie administrative, une pré-admission devra être réalisée. Un devis vous sera également remis et il faudra le remettre rapidement à votre mutuelle, afin d’avoir un retour sur votre reste à charge avant la réalisation de l’intervention. Notre secrétariat vous accompagnera dans ces démarches.
Vous serez également contactée par un prestataire de soins infirmiers, afin d’organiser votre prise en charge antalgique à domicile dans les 3 jours qui suivront l’intervention.
2. Admission
La veille de l’intervention, vous recevrez un SMS pour vous indiquer l’horaire de convocation à la clinique.
Le jour de l’intervention, vous devrez vous présenter à cet horaire au service des admissions.
Vous serez ensuite installée dans votre chambre d’hospitalisation.
3. Installation et anesthésie
Votre transfert de la chambre d’hospitalisation au bloc opératoire s’effectue en brancard. C’est un moment qui peut être angoissant, mais notre équipe de brancardiers sera là pour vous rassurer.
Une fois arrivée au bloc opératoire, vous serez prise en charge par l’équipe d’anesthésie, qui vérifiera notamment que vous êtes à jeûn depuis 6 heures. Il faudra mentionner tout changement de vos symptômes.
Vous serez ensuite installée en salle de radiologie interventionnelle et vous pourrez échanger avec le radiologue interventionnel avant de commencer l’intervention.
3. Accès à l’artère utérine
Après une anesthésie locale au niveau de l’aine, le radiologue insère un cathéter (petit tube souple en plastique) dans l’artère fémorale, puis le guide à l’aide de rayons X jusqu’aux artères utérines qui alimentent les fibromes. A ce stade, vous pouvez rester éveillée, mais une sédation ou une anesthésie plus profonde pourront être réalisées pour un meilleur confort.
4. Injection de microparticules
Une fois les artères utérines cathétérisées, le radiologue interventionnel procède à l’injection des microparticules (embosphères), qui vont bloquer la vascularisation des fibromes et aboutir à leur nécrose. Ce processus est réalisé dans les artères utérines droite et gauche, afin d’assurer une embolisation complète.
La douleur induite par le processus d’ischémie (privation d’oxygène des fibromes) arrive en général 45 minutes après le début de l’embolisation. De puissants antalgiques vous seront administrés pour votre confort.
5. Fin de l’intervention
Une fois les vaisseaux obstrués, le cathéter est retiré. Une compression manuel du point de ponction est réalisée pendant 10 minutes afin de limiter le risque d’hématome. Un pansement compressif est également appliqué et ne sera enlevé que le lendemain de l’intervention. Il faudra éviter de plier la cuisse droite pendant les 6 premières heures.
La durée totale de l’acte est de 2 heures en moyenne (1h par côté).
Pour votre confort, un sondage de la vessie en aller-retour est souvent pratiqué au bloc opératoire ou en salle de réveil.
6. Surveillance en salle de réveil
Une fois l’intervention terminée, vous serez surveillée en salle de réveil. Une prise en charge de la douleur sera réalisée avec si besoin une titration en morphine. Une pompe à morphine sera mise en place et conservée jusqu’au lendemain.
7. Transfert et surveillance en unité d’hospitalisation
Une fois les douleurs contrôlées en salle de réveil, vous serez ensuite transférée dans votre chambre pour surveillance et prise en charge par l’équipe infirmière.
8. Sortie
Elle se fera le lendemain de l’intervention, en général dans la matinée.
Le pansement compressif sera retiré avant votre sortie.
Vous devrez récupérer vos papiers de sortie (arrêt de travail, bon de transport, compte rendu d’hospitalisation) dans le service de radiologie.
Dès votre retour à domicile, il faudra contacter le prestataire de soins infirmiers à domicile.
En effet, pendant 3 jours, vous aurez un suivi infirmier à domicile pour équilibrer au mieux votre traitement antalgique. Cette équipe est en contact 24h/24h avec votre radiologue interventionnel.