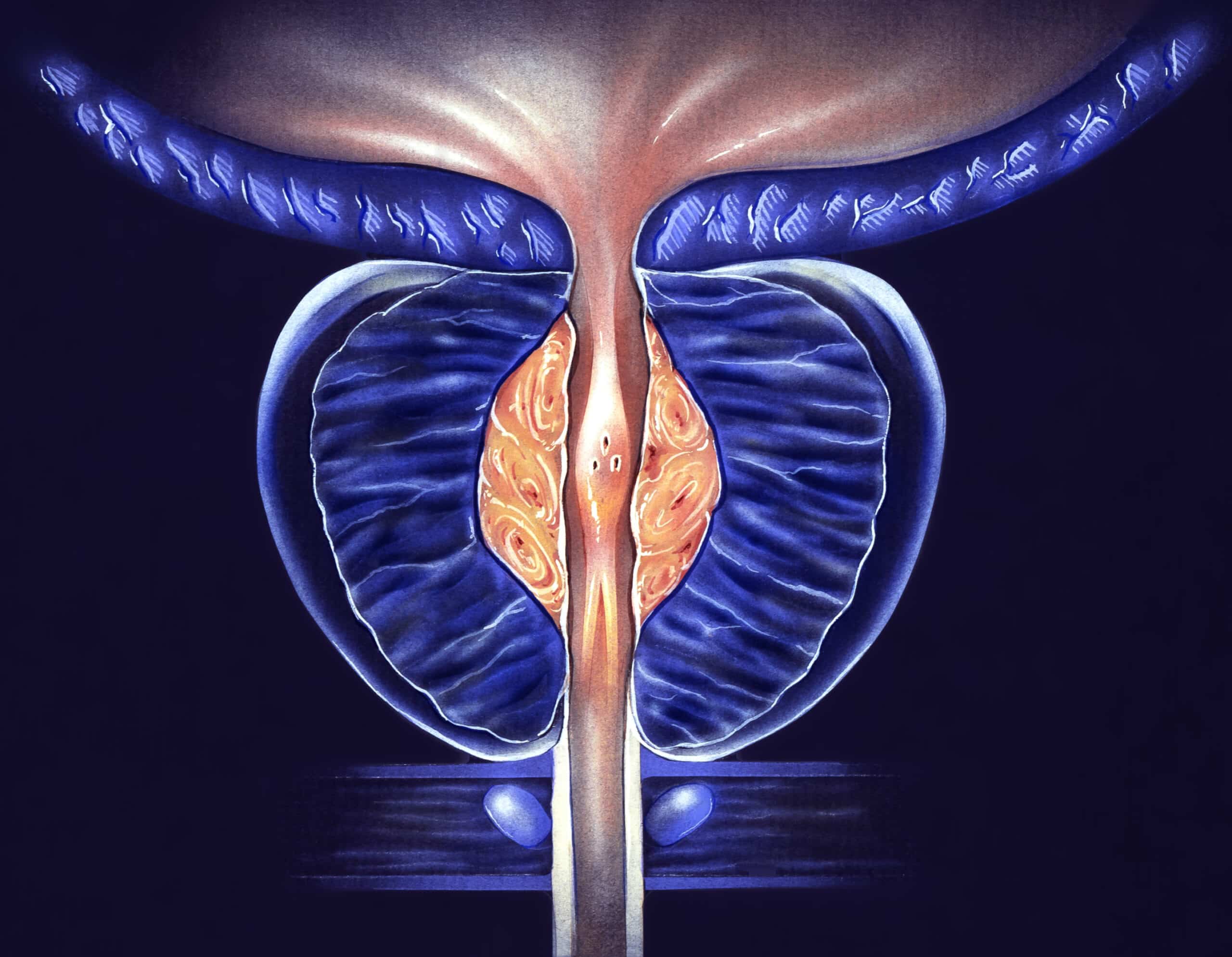
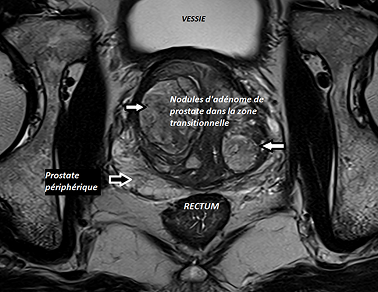
Le traitement de l’adénome de la prostate n’est pas systématique. En fonction de l’évaluation de la gêne du patient et avec l’accord du médecin, il est possible de mettre en place un simple protocole de surveillance.
Traitement médical de l’adénome prostatique
Lorsque la gêne est modérée, il est recommandé d’adopter un traitement médicamenteux : les alpha-bloquants sont généralement instaurés en première intention, les inhibiteurs de la 5-alpha-réductase ensuite.
Certaines thérapeutiques à base d’extraits végétaux peuvent également être consommées dans le cadre d’un traitement d’HBP afin de soulager les signes urinaires. À titre d’exemple, le Permixon dont la substance active est l’extrait de palmier nain (Serenoa repens) est indiqué du fait de ses propriétés décongestionnantes sur l’appareil urinaire.
Des médicaments à base de pépins de courge (Cucurbita Pepo) sont aussi disponibles: en freinant l’activité de la 5-alpha-réductase d’où une atténuation des inconforts liés à l’HBP.
Les résultats de la phytothérapie dans le traitement médical de l’adénome de la prostate varient en fonction des patients et restent dans tous les cas modérés.
La chirurgie de l’adénome prostatique
La technique chirurgicale est déterminée en fonction de la taille de la prostate, de l’âge du patient ainsi que du degré de gêne. Si la résection transurétrale de la prostate (RTUP) représente l’intervention la plus fréquemment réalisée, les séquelles qu’elle entraîne restent tout de même fréquentes:
- Éjaculation rétrograde dans environ 75 % des cas.
- Risque d’incontinence dans 1% des cas.
- Possibilité d’une récidive des symptômes d’où la nécessité d’une seconde intervention chirurgicale.
Le traitement laser de l’adénome de la prostate est également proposé par les chirurgiens urologues. Il s’agit d’une ablation endoscopique de l’adénome qui peut être réalisée par différents types de lasers. Cette technique ablative est habituellement indiquée pour les patients dont la prostate fait plus de 80g. Si les risques de dysfonction érectile et d’incontinence urinaire sont plus faibles qu’avec la chirurgie classique, l’éjaculation rétrograde reste fréquente avec le traitement laser.
D’autres techniques chirurgicales, dites non ablatives (Rezum, urolift…), sont en cours d’évaluation.
L’embolisation de la prostate en radiologie interventionnelle
Réelle alternative au traitement chirurgical de l’HBP, l’embolisation artérielle de la prostate est une solution mini-invasive qui est pratiquée en France depuis un peu plus de 10 ans.
Réalisée en ambulatoire ou lors d’une courte hospitalisation d’une nuit, cette technique de radiologie interventionnelle est fiable et peu risquée. Elle repose sur l’occlusion des artères qui assurent la vascularisation de la prostate. Elle a été étudiée dans le monde entier par plus de 300 publications scientifiques.
Votre radiologue interventionnel vous communique les indications, contre-indications et éventuelles complications de l’embolisation de la prostate ou EAP.